Mise en place d’un programme de Télé-ophtalmologie en milieu rural Africain (nord Bénin)
Par Nephthali Gnangourou
Docteur et étudiant du Master en Optométrie Clinique et Thérapie Visuelle en SAERA
Tuteur : Dr. Joaquín Vidal
Titre complet
Mise en place d’un programme de Télé-ophtalmologie en milieu rural Africain : Cas d’une clinique ophtalmologique à Parakou (nord Bénin)
ABRÉVIATIONS
AMO : Assistant Médical en Ophtalmologie
AV : Acuité Visuelle
CLD : Compte Les Doigts
DMLA : Dégénérescence Maculaire Liée à l’Age
DRESS : Direction de la Recherche, des Etudes, de l’Evaluation et des Statistiques
FID : Fédération Internationale du Diabète
FO : Fond œil
OCT : Optical Coherence Tomographie
OMS : Organisation Mondiale de la Santé
PIO : Pression Intraoculaire
PL, PPL : Perception Lumineuse, Pas de Perception Lumineuse
RD : Rétinopathie Diabétique
RNFL : Retinal Nerve Fiber Layer
SNOF : Syndicat National des Ophtalmologistes de France
VBM : Voit Bouger les Mains
VP / VL : Vision de Près, Vision de Loin
RÉSUMÉ
La télé-ophtalmologie est une nouvelle ère de pratique médicale très importante dans le système de santé mondial et particulièrement en Afrique. Face aux différents problèmes rencontrés en ophtalmologie tels que l’inégalité de répartition des ressources humaines, l’insuffisance du nombre d’ophtalmologues par habitants selon les recommandations de l’OMS, le long délai d’attente de rendez-vous, la télé-ophtalmologie pourrait être une méthode alternative.
Avec ses différentes branches comme la téléconsultation et la télésurveillance, elle permet l’accès aux soins des populations isolées, le dépistage des maladies cécitantes afin de prévenir les complications pouvant détériorer la vision des patients. Grâce à une coopération entre l’optométriste examinateur et l’ophtalmologue lecteur de bilans, il est possible de mettre en place des centres de télé-ophtalmologie en Afrique où cette pratique n’est pas encore connue de tous afin de solutionner la couverture médicale déficiente.
Mots clés : Télé-ophtalmologie, Centre, Afrique, Optométriste, Ophtalmologue, Centre.
ABSTRACT
Teleophthalmology is a new era of very important medical practice in the health system in the world and particularly in Africa. Faced with various problems encountered in ophthalmology such as the unequal distribution of human resources, the insufficient number of ophthalmologists per population according to WHO recommendations, the long waiting time for appointments, it could be an alternative method.
With its various branches such as teleconsultation and telemonitoring, it allows access to care for isolated populations, screening for blinding diseases in order to prevent complications that could deteriorate the vision of patients. Thanks to cooperation between the examining optometrist and the ophthalmologist reading the reports, it is possible to set up teleophthalmology centers, especially in Africa where this practice is not yet known to everyone, in order to solve the deficient medical coverage.
Keywords : Teleophthalmology, Center, Africa, Optometrist, Ophthalmologist.
La vision est très importante dans la vie d’un être humain. D’aucuns diront même que « la vue c’est la vie » (Reguieg, s.d.). C’est dans cette optique que l’organisation mondiale de la santé (OMS) et l’Agence Internationale pour la Prévention de la Cécité ont lancé en 1999 la vision 2020 : droit à la vue. Cette initiative mondiale a été mise en place pour intensifier et accélérer les activités de prévention de la cécité afin d’atteindre l’objectif d’élimination de la cécité évitable en 2020 (OMS, 2003).
Selon l’OMS (2003), jusqu’à 80 % des cas de cécité sont évitables, soit qu’ils résultent d’affections évitables (20%), soit qu’ils soient guérissables (60%). De plus 90 % des personnes aveugles vivent dans les pays en développement. Ce constat pourrait s’expliquer par l’inégalité de répartition des soins oculaires et l’augmentation des besoins dans beaucoup de pays du monde.
En France, le nombre d’ophtalmologues ne cesse de diminuer alors que les besoins en soins oculaires ont été multipliés par trois en 30 ans (Bon et al., 2019). Selon le Syndicat National des Ophtalmologistes de France (SNOF), les ophtalmologistes ont une charge de travail de plus de 50h par semaine et en 10 ans chacun d’eux a augmenté son activité individuelle en moyenne de 30%. Cela pourrait s’expliquer par l’augmentation de l’évolution démographique : actuellement les personnes vivent plus longtemps et ont donc plus de risque à développer certaines maladies (Le Goallec, 2020). Il faut aussi dire que le délai d’attente de consultation d’un ophtalmologue est très long.
En Afrique, beaucoup de pays sont sous le taux de nombre de médecin par habitant recommandé par l’OMS, c’est-à-dire moins d’un ophtalmologue médical pour 500 000 habitants ou un chirurgien ophtalmologue pour 250.000 habitants (Auzemery, 1998).
L’insuffisance de soins oculaires est un problème d’inégalité de répartition territoriale mais surtout un manque de ressources humaines nécessaires pour une bonne couverture médicale.
Au Bénin par exemple, la majeure partie des ophtalmologues se trouve dans la capitale économique Cotonou. Ce pays de près de 13 millions d’habitants, divisé en 12 départements est l’archétype des autres pays africains en matière d’inégalité de répartition des soins en ophtalmologie. En effet certains départements du nord et du centre du pays n’ont qu’un seul ophtalmologue de la fonction publique (Alibori, Atacora, Donga, Zou) et d’autres n’en ont pas du tout (département des Collines). Ce grand déficit d’ophtalmologues se fait sentir généralement dans les milieux ruraux moins développés des pays d’Afrique.
Pour remédier à ce grand déficit de couverture médicale, la mise en place de programmes de télé-ophtalmologie peut être une bonne solution.
Dans les pays européens cette modalité de consultation est déjà utilisée selon différentes formes comprenant ou non un entretien avec le médecin (Le Goallec, 2020). En Afrique, la télémédecine en général et télé-ophtalmologie en particulier, ne sont pas assez connues des praticiens. Les programmes de dépistage de rétinopathie diabétique ont commencé dans certains pays mais évoluent très timidement.
L’OMS a défini la télémédecine en 1997 comme « la partie de la médecine qui utilise la transmission par télécommunication d’informations médicales (images, comptes rendus, enregistrements etc.), en vue d’obtenir à distance un diagnostic, un avis spécialisé, une surveillance continue d’un malade, une décision thérapeutique ».
Il existe cinq actes de télémédecine reconnus classiquement : la téléconsultation (action de donner une consultation à distance, avec ou non la présence d’un professionnel de santé afin d’assister le ou les professionnels médicaux), la téléexpertise (échange à distance afin de solliciter l’avis d’un ou de plusieurs professionnels médicaux en raison de leurs formations ou de leurs compétences particulières) télésurveillance (consiste à interpréter les données nécessaires au suivi médical d’un patient et à prendre des décisions relatives à la prise en charge de ce patient s’il le faut.), téléassistance (elle a lieu lorsqu’un médecin assiste à distance un autre médecin lors de la réalisation d’un acte médical ou chirurgical) et la régulation (permet de rassurer et d’orienter les personnes lors d’un accident domestique ou autre) (Le Goallec,2020, p.5)
Si nous considérons le vieillissement de la population, l’insuffisance de formation de nouveaux ophtalmologistes, la diminution progressive des ophtalmologues dans certains pays et l’inégalité de répartition des soins oculaires, il urge de faire recours à d’autres modalités de consultations comme la télé-ophtalmologie.
Quel peut être l’apport de cette télé-ophtalmologie dans la couverture sanitaire en ophtalmologie en Afrique ? Quel est le processus pour la mise en place de ce programme en milieu rural ? Notre étude se forcera d’étayer cette problématique.
Objectif général : Décrire les étapes du processus de mise en place d’un programme de télé-ophtalmologie dans une clinique en milieu rural africain.
Objectifs spécifiques :
- Décrire le matériel nécessaire pour la pratique de la télé-ophtalmologie
- Citer les ressources humaines indispensables dans un tel programme et détailler le rôle de chacun d’eux.
- Détailler quelques pathologies pour lesquelles la télé-ophtalmologie est nécessaire et comment elle se déroule.
1. Type d’étude
Il s’agira d’une étude observationnelle, descriptive et transversale.
2. Population source
Elle sera faite de patients résidents dans la commune de Parakou en particulier et celle du nord Bénin en général.
3. Echantillonnage
La technique à utiliser dans cette étude sera le sondage par commodité. Cette méthode de sondage non aléatoire consiste à choisir les patients au fur et à mesure qu’ils se présentent au centre de télé-ophtalmologie sans tri.
4. Moyens matériels et méthodes
- Matériel de mesure d’acuité visuelle et technique
L’acuité visuelle se définit comme étant le pouvoir de discrimination le plus fin entre un test et son fond. L’acuité visuelle se mesure à l’aide d’optotypes (dessins, lettre etc) au contraste maximal pour en faire un test d’exploration de la fonction maculaire. La mesure de l’acuité visuelle est le début de tout examen de la vue. Le matériel nécessaire pour une mesure de l’acuité visuelle (AV) comprend :
– Une échelle de Parinaud pour la mesure de l’acuité visuelle de près (VP),
– Une échelle de Monoyer à lettres multiples pour la vision de loin (VL) des patients lettrés,
– Une échelle de Snellen avec des ‘E’ directionnels pour la vision de loin (VL) des patients illettrés,
– Un cache œil simple,
– Un trou sténopéique,
– Une lampe de poche,
– Un dossier ou fiche du patient.
La technique de mesure (Stevens, 2008) est la suivante :
– S’assurer que l’échelle de Snellen est bien éclairée (lumière naturelle ou artificielle),
– Expliquer la procédure au patient,
– Nettoyer et sécher le cache-œil et le trou sténopéique.
– Si vous ne disposez pas d’un cache-œil, demandez au patient de se laver les mains puis de se couvrir l’œil avec la main, un œil après l’autre,
– Tester chaque œil séparément en commençant par ce qui semble être « le moins bon » œil et s’assurer que le patient a bien compris ce qu’on lui demande de faire,
– Positionner le patient, assis ou debout, à 5 mètres de l’échelle de Snellen,
– Demander au patient de porter ses lunettes pour voir de loin, le cas échéant, de couvrir un œil avec sa main et de lire l’échelle en commençant par les caractères les plus grands.
– La ligne présentant les caractères les plus petits que le patient peut lire (qui correspond à son AV) sera exprimée sous la forme d’une fraction par exemple 3/10.
– Reporter, pour chaque œil, l’AV du patient dans son dossier, en précisant si celle-ci a été mesurée avec ou sans correction (lunettes). Toujours rapporter l’AV de l’œil droit en premier.
– Si le patient ne peut pas lire la plus grosse lettre (sur la ligne la plus haute) à la distance de 5 mètres, lui demander de se rapprocher de l’échelle, mètre par mètre, jusqu’à ce qu’il puisse reconnaître cette lettre ou lui montrer des doigts à compter à 5mètres, 4m, 3m, 2m et 1m. L’AV sera alors CLD 4m (si le patient compte les doigts à 4 mètres).
– Au cas où le patient n’arrive pas à compter les doigts à 1m, voir s’il peut voir la main bouger (VBM)
– Si le patient ne peut pas voir les mains bouger, rechercher une perception lumineuse dans les 04 cadrans de l’œil. L’acuité sera ainsi notée PL (perception lumineuse) ou PPL (Pas de Perception Lumineuse).
 Figure 1 : Echelle de Parinaud Figure 2 : Echelle de Monnoyer et Snellen
Figure 1 : Echelle de Parinaud Figure 2 : Echelle de Monnoyer et Snellen
- Matériel de réfraction et bilan optométrique de base
– Réfraction objective : Autoréfractomètre automatique portable HandyRef de marque Nidek, Skiascope Hein Beta 200.
– Réfraction subjective : Boite à lentilles d’essai et matériels d’acuité visuelle ci-dessus cité.

- Tonométrie avec le Tonomètre portable
La tonométrie est la mesure de la pression intraoculaire. Il existe plusieurs techniques de mesure de la pression intraoculaire dont celle à l’air pulsée et la tonométrie à aplanation. Nul doute cette dernière est plus juste dans l’estimation de la pression intraoculaire.
Le tonomètre de Perkins Mk3 est la référence en matière de tonométrie à aplanation portable avec la même précision que les autres tonomètres à aplanation ayant fait leur preuves en clinique.
Le tonomètre Acupen, tonomètre à aplanation peut également être utilisé. Il présente l’avantage de pouvoir prendre la pression intraoculaire (PIO) dans n’importe quelle position du malade. Le tonopen peut être également utilisé.
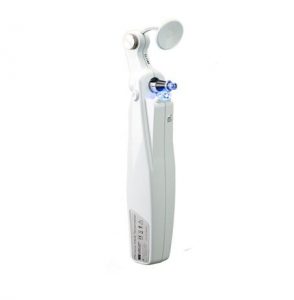
Figure 5 : Tonomètre de Perkins
- Rétinographe non mydriatique portable
Les rétinographes non-mydriatiques permettent de photographier de nombreuses pathologies rétiniennes pour mieux les évaluer, traiter et les surveiller. Ils sont notamment très utiles dans le dépistage de la rétinopathie diabétique qui représente une des principales causes de cécité et malvoyance dans le monde.
Le rétinographe portable Non-Mydriatique 45° Horus DEC 200 sera utilisé dans le service de télé-ophtalmologie que nous voulons développer. Il peut prendre en effet des clichés ou des vidéos du fond d’œil en haute définition à 45°. Son écran tactile 3.5 pouces est idéal pour le visionnage et la capture d’image, tout en étant mobile. Il permet une utilisation intuitive de l’interface de la caméra. (Abioz technologie, s.d.)
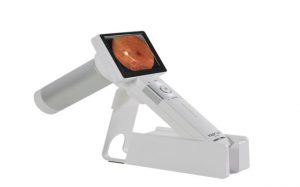
Figure 6 : Rétinographe portable Horus
- Tomographie par cohérence magnétique
La tomographie par cohérence optique est une technique d’imagerie médicale bien établie qui utilise une onde lumineuse pour capturer des images tridimensionnelles d’un matériau qui diffuse la lumière, avec une résolution de l’ordre du micromètre. Il est ainsi possible de réaliser des mesures beaucoup plus précises (de l’ordre de 2μm) durant un temps raisonnable d’examen.
Il existe plusieurs types d’appareils OCT, de différentes générations utilisés en ophtalmologie et permettant une analyse structurelle très fine.
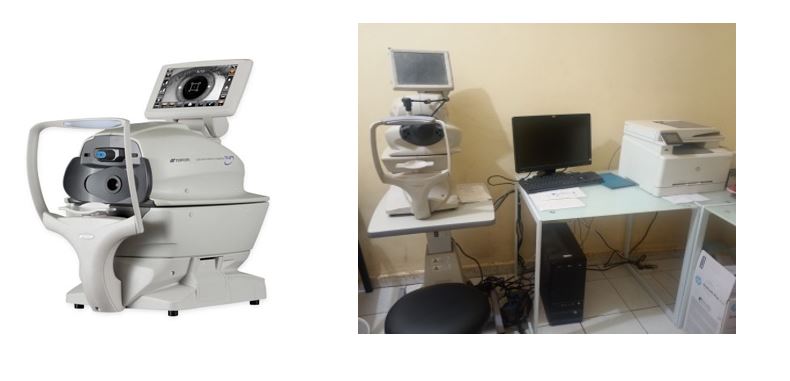
Figure 7 : Appareil d’OCT Topcon et accessoires
Les conditions préalables pour la réalisation d’un OCT sont entre autres : bonne installation, l’exactitude de la date de naissance, les bonnes fonctions d’analyse et de traitement des données. Les critères de qualité d’image sont : la force du signal supérieur à 7, le bon positionnement du cercle d’analyse sur la photographie du fond d’œil, la bonne détermination des limites de la RFNL par le logiciel sur l’image en couleur, les milieux oculaires claires.
- Outils de vidéotransmission
Deux téléphones portables Smartphone pour la communication entre le réalisateur des examens sur le terrain et l’ophtalmologue lecteur ou deux ordinateurs comportant le logiciel Zoom et dotés d’une bonne connexion internet pour la télétransmission des informations médicales collectées par l’assistant médical en ophtalmologie ou l’optométriste et l’ophtalmologue.
- Car ou bus de télé-ophtalmologie
La clinique de Parakou comme celle d’un milieu rural africain peut se doter d’un car équipé en matériels ophtalmologique et optométriques afin de pratiquer la télé-ophtalmologie mobile dans les départements et communes du Bénin en manque d’ophtalmologues.
5. Moyens humains
- Patients
Population des milieux ruraux d’Afrique comme celles de Parakou et environ au nord Bénin.
- Optométriste ou Assistant Médical en Ophtalmologie (AMO)
Un optométriste ou un AMO réalisera en amont de la consultation avec le médecin différents examens nécessaires : la réfraction, l’acuité visuelle, le bilan optométrique et divers examens complémentaires s’il le faut (champ visuel, Lancaster, OCT, topographie, biométrie, etc.).
- Ophtalmologue
Un ophtalmologue sera chargé de lire et interpréter les examens et bilans réalisés chez le patient. Le délai de transmission des commentaires du spécialiste devra être le plus court possible.
6. Procédure pour la mise en place du service
- Démarches administratives
Il s’agira de s’assurer de l’existence ou la création d’un cadre juridique (décrets et lois) en matière d’exercice de la télémédecine au Bénin comme c’est le cas dans plusieurs pays européens comme la France.
Il faudra également mettre en place des protocoles organisationnels à l’instar des modèles européens dans la pratique de la télé-ophtalmologie comme :
– Le protocole RNO: réalisation d’un bilan visuel dans le cadre d’un renouvellement ou de l’adaptation de la correction optique pour des patients de 6 à 49 ans, ayant vu un ophtalmologiste depuis moins de 5 ans.
– Le protocole RNM ou Muraine : réalisation par l’optométriste de l’ensemble du bilan visuel analysé via télémédecine par un ophtalmologiste lecteur pour des patients de 6 à 49 sans pathologies oculaires et ayant vu un ophtalmologiste depuis moins de 5 ans.
– Le protocole de dépistage de la rétinopathie diabétique, il s’agit de : rétinographie + télétransmission à l’ophtalmologiste lecteur ou Rétinographie + évaluation de la vision + télétransmission ou Rétinographie + Consultation ophtalmologique. Ce protocole s’applique aux patients de moins de 70 ans, sans rétinopathie diabétique connue (Le Goallec, 2020, p.21).
Par ailleurs dans la collaboration entre optométriste et ophtalmologue pour l’exercice de la télé-ophtalmologie, le réalisateur des examens touche généralement 60% de la cotation d’un acte, et le lecteur 40%.
- Déroulement de l’enquête dans certaines pathologies ophtalmologiques et troubles optométriques :
– Dans le dépistage et suivi de la rétinopathie diabétique
Selon les données fournies par la Fédération Internationale du Diabète (FID) et l’OMS, on compte plus de 400 millions de diabétiques à travers le monde, dont la majorité se concentre dans les pays à faible et à moyen revenu. D’ici 2030, ils seront 600 millions, dont plus de 42 millions en Afrique (FID, 2019). La rétinopathie diabétique est l’une des complications les plus graves du diabète. Sa prévalence mondiale est estimée à 34,6% et elle touche entre 16 et 77 % de patients diabétiques en Afrique (Souamahoro, 2019). Cette complication apparait silencieusement, sans signe perceptible au début, d’où la nécessité du dépistage précoce pour une prise en charge rapide et adéquate.
Pour le diabète de type 1 : Photographie du FO de dépistage (ou examen du FO +/- photographie du FO) 3 ans après le début du diabète puis photographie du FO de dépistage (ou examen du FO) annuelles.
Pour le diabète de type 2 : Photographie du FO de dépistage (ou examen du FO +/- photographie du FO) dès la découverte du diabète puis photographie du FO de dépistage (ou examen du FO) annuelles.
Une photographie numérique du fond d’œil sans dilation de la pupille à l’aide d’un rétinographe non mydriatique est réalisée. Le déroulement du dépistage est le suivant : Trois photographies numériques rétiniennes non stéréoscopiques à 45° par œil (technique de photographie de fond d’œil sans dilation) une photo centrée sur la macula et l’autre sur le disque optique ; transmission des images au centre de lecture ou directement chez les ophtalmologistes ; analyse des images ; envoi du compte rendu sous 48h au médecin prescripteur et à l’optométriste ou l’AMO (Le Goallec, 2020, p.16).
– Dans la DMLA
La réalisation de plusieurs OCT maculaires peut aider et faciliter le dépistage.
– Dans le dépistage et suivi de glaucome
Le glaucome est une maladie complexe, insidieuse et cécitante. Il constitue un problème de santé publique dans plusieurs pays du monde notamment surtout en Afrique.
Le glaucome dans sa forme plus connue, le GPAO, est une neuropathie optique antérieure caractérisée par une excavation papillaire non physiologique, une atteinte structurelle des fibres nerveuses rétiniennes, une atteinte périphérique du champ visuel avec ou non une hypertonie.
Afin de dépister un glaucome, on peut réaliser une AV, un champ visuel (CV), un OCT RNFL, un FO nécessitant la présence de l’AMO et de l’ophtalmologiste. Mais contrairement au dépistage de la RD, un unique examen paraclinique ne peut permettre de certifier la présence ou non d’une telle maladie.
– Dans la correction des erreurs de réfraction
L’optométriste va réaliser un bilan complet de consultation optométrique. Au décours de cette activité clinique le compte rendu sera fait à l’ophtalmologiste afin d’orienter la prise en charge du patient.
À notre connaissance, il n’existe pas de cadre juridique de pratique de télémédecine d’ophtalmologie au Bénin. Les programmes de dépistages existants sont rares et très peu développés là où elles existent en Afrique. Le développement de centre de télé-ophtalmologie permettra aux patients un accès à une consultation d’ophtalmologie complète afin qu’ils profitent des technologies actuelles de diagnostic.
Pour les patients en milieu rural africain, nous améliorons les conditions de consultation : nous supprimons le transport vers les grands centres ou la capitale économique puisque nous consultons dans leur lieu de vie, le temps qui leur est consacré est augmenté par rapport aux consultations classiques d’ophtalmologie ce qui permet un échange bien meilleur. Enfin, l’entretien avec télétransmission (Zoom, Skype, whatsApp etc) permet de maintenir le lien humain patient-médecin spécialiste puisque le clinicien et le patient peuvent échanger en direct.
En France par exemple, selon le SNOF, grâce à la télé-ophtalmologie, le délai de rendez-vous périodique des patients est passé de 66 jours à 43 jours en 2 ans (Le Goallec, 2020).
Toute fois la télémédecine pourrait présenter certaines difficultés comme le problème de télétransmission, l’interprétation difficile d’un seul cliché pour faire le diagnostic, la diminution du rapport humain dans la pratique médicale à cause de la distance et l’aspect commercial avec un but lucratif des start-ups faisant la promotion de ce système.
Il faut dire que chaque protocole de télé-ophtalmologie a des points forts et des points faibles. Mais nous gardons espoir qu’à travers les années d’expérience de pratique, les utilisateurs (ophtalmologues, AMO, optométristes) sauront tirer le meilleur profit de cette nouvelle ère de la médecine.
CONCLUSION
La télé-ophtalmologie est une solution pour pallier à l’insuffisance de couverture médicale en soins ophtalmologiques surtout dans les pays africains.
La télémédecine en ophtalmologie diminuerait les limites d’accès à la consultation d’un spécialiste, car grâce à elle, une personne formée (Assistant médical en ophtalmologie ou optométriste) peut réaliser l’examen et les clichés et ensuite les envoyer à l’ophtalmologiste lecteur. La téléconsultation d’ophtalmologie permet l’accès aux soins d’une population isolée. Elle permet de dépister, d’améliorer la vision des patients tout en informant le personnel soignant de la santé visuelle de leur patient. Il urge alors de développer cette pratique médicale dans les hôpitaux et cliniques africains.
Abioz technologies. (s.d.). Rétinographe Portable Non-Mydriatique 45° Horus DEC 200. https://abioz.com/retinographe-lampe-a-fente/
Auzemery, A., Huguet, P., Auduge, A., Traore, J., Ceccon, J. et Schemann, J. (1998). Formation à l’Institut Ophtalmologique Tropical de l’Afrique de Bamako. Cahier d’études et de recherches Francophones /Santé, 8(2), 130-132. https://www.jle.com/fr/revues/san/edocs/formation_a_linstitut_dophtalmologie_tropicale_de_lafrique_de_bamako_273649/article.phtml?tab=supp
Bon, V., Ghemame, M., Fantou, P., Philliponnet, A, et Mouriaux, F. (2020). Feedback on ophthalmologic telemedicine in a nursing home. Journal Français d’ophtalmologie, 43(9), e293–e29. https://doi.org/10.1016/j.jfo.2020.09.002.
Le Goallec, J. (2020). Télémédecine / Télé-ophtalmologie : quelle place en 2020 ? [Mémoire de fin d’études, Aix-Marseille Université]. Sciences du Vivant. https://dumas.ccsd.cnrs.fr/dumas-03019733
Organisation Mondiale de la Santé. (2003, Avril 28). Cinquante-sixième Assemblée mondiale de la santé. Organisation Mondiale de la Santé. https://apps.who.int/mediacentre/news/notes/2003/npwha/fr/index.html
Reguieg, M. (s.d.). Pensée de Mokhtar Reguieg sur Vie. https://citation-celebre.leparisien.fr/citations/211110
Soumahoro, M., Kouassi, F., Alla, KS., Koman, CE. et Rebour, AC. (2019). Épidémiologie et aspects cliniques de la rétinopathie diabétique à propos de 303 cas colligés au CHU de Yopougon. SFO online – Société Français d’ophtalmologie.
https://www.sfo online.fr/session/media/172-epidemiologie-et-aspects-cliniques-de-la-retinopathie-diabetique-propos-de-303
Steven, S. (2008). Mesure de l’acuité visuelle avec l’échelle de Snellen. Revue de santé Oculaire Communautaire, 5(5), 21. https://studylibfr.com/doc/2551247/mesure-de-l-acuit%C3%A9-visuelle-de-loin-avec-une-%C3%A9chelle-de-s…
